Endoscopia precoz del cáncer en el tubo digestivo
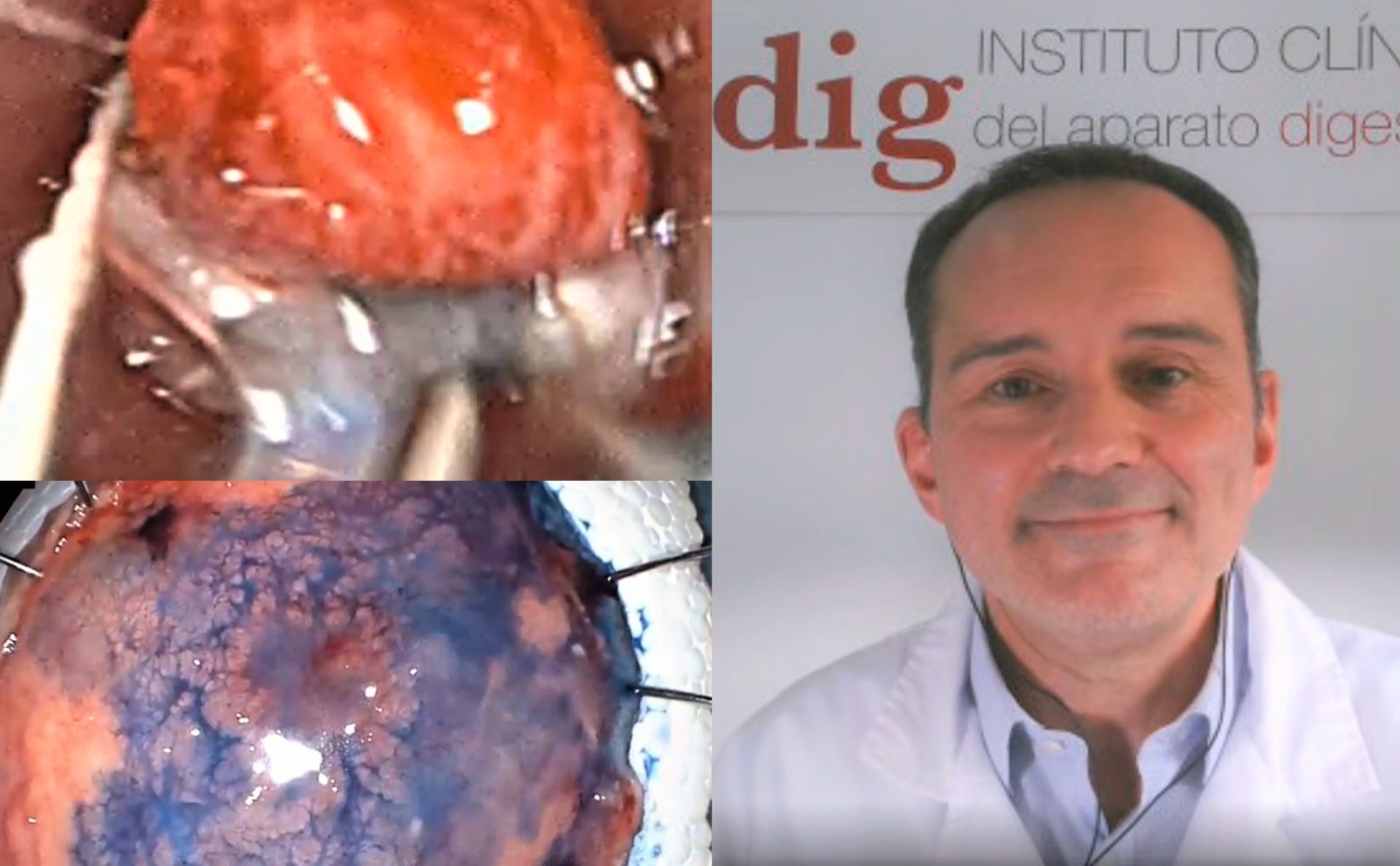
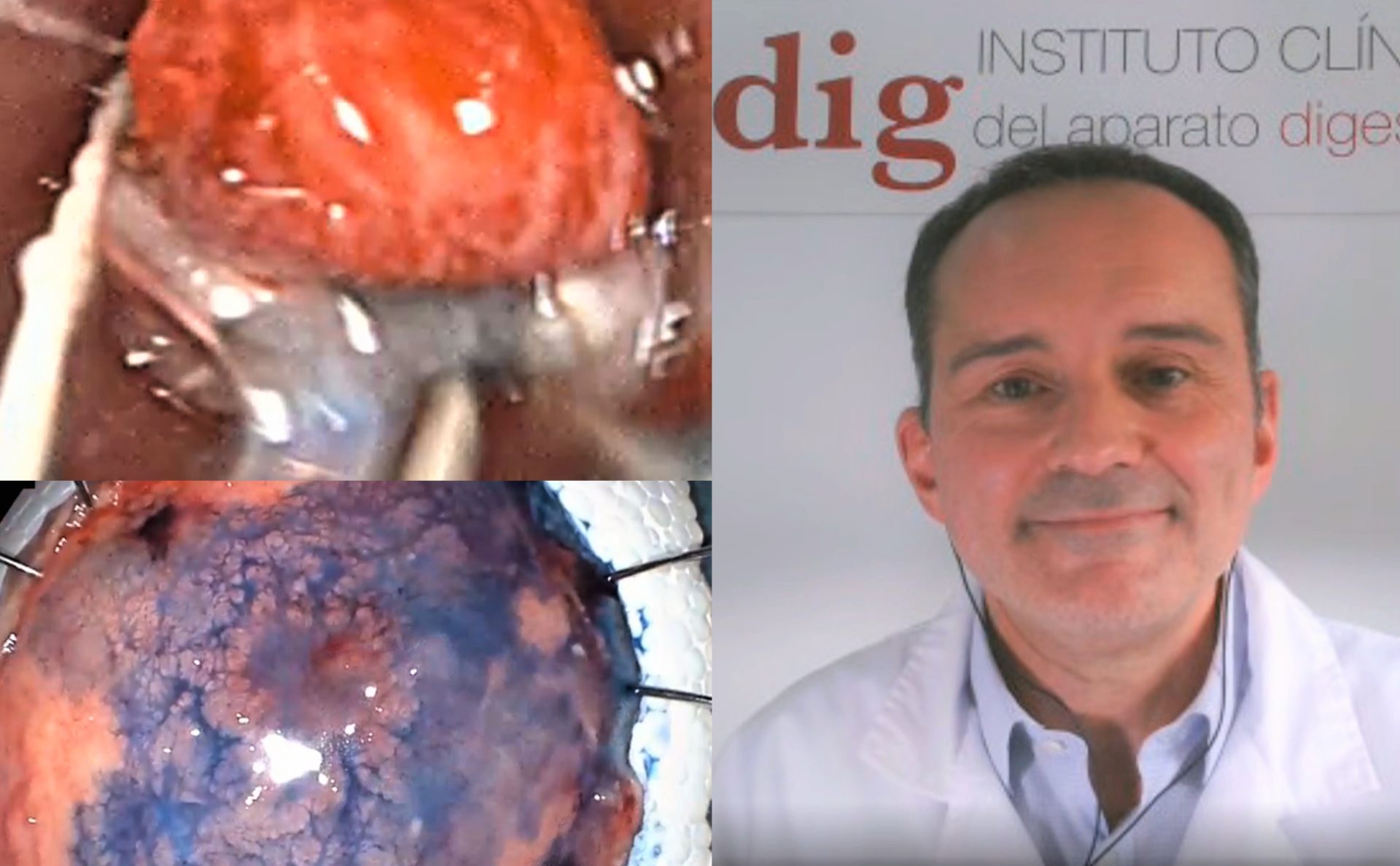
“La detección precoz de estos cánceres, lesiones todavía localizadas, superficiales, sin afectación ganglionar linfática o metástasis, es fundamental para evitar mutilaciones orgánicas”, subraya el Dr. José Carlos Marín Gabriel, experto en endoscopia digestiva del Hospital Universitario 12 de Octubre de Madrid.
“La endoscopia de última generación tecnológica, junto a la resección de tumores de la capa mucosa o su disección en la capa submucosa, son la llave para cerrar la puerta a la temida cirugía y mantener la calidad de vida de l@s pacientes”, destaca el también director científico del Instituto Clínico del Aparato digestivo (ICAdig).

Doctor Marín, ¿por qué es tan importante detectar a tiempo con endoscopia este tipo de tumores?
“En el fondo, y en la forma, la clave está en que el pronóstico de un tumor depende de cómo de avanzada está esa lesión cuando la detectamos; lo que los médicos denominamos el estadio del cáncer. Lógicamente, cuanto menos haya progresado el tumor más precoz será el diagnóstico y, por tanto, obtendremos un mejor pronóstico.
En el tubo digestivo, que tiene diferentes capas (mucosa, submucosa, muscular, serosa, etc.), se pueden desarrollar tumores más o menos profundos.
Como si fuera una cebolla, si el daño tumoral es superficial (capas mucosa y submucosa) podemos quitar esa parte y seguir disfrutando del resto del órgano. Cuando el daño es más profundo lo más probable es que haya que extirpar parte del tubo digestivo (esófago, estómago, intestinos delgado y grueso).
Las lesiones en las capas mucosa y submucosa tienen pocas probabilidades de avanzar hacia otras capas más profundas si el diagnóstico es temprano: se evita que las células tumorales invadan los ganglios linfáticos de la estructura de la pared afectada, los ganglios próximos al órgano y la más que futura metástasis.
Con mucha frecuencia, las metástasis provenientes del tubo digestivo acaban de visita en el hígado.

En resumen, detectar precozmente un cáncer en estadios primarios, en los que las células cancerosas generalmente están limitadas a las capas superficiales mucosa y submucosa, nos permite una intervención mínimamente invasiva.
En esta etapa es posible eliminar completamente el tejido canceroso mediante procedimientos endoscópicos avanzados, como la resección mucosa endoscópica (EMR) y la disección submucosa endoscópica (ESD).
Estos tratamientos reducen significativamente la necesidad de cirugías mayores, que podrían implicar la extirpación parcial o total del órgano afectado.
La extirpación de órganos como el estómago, el esófago o partes del colon puede tener consecuencias muy significativas y determinantes en la digestión y la nutrición del paciente.
Al tratar el cáncer en sus primeras etapas, se mejora notablemente la calidad de vida del paciente, ya que, como hemos dicho, se preserva la funcionalidad del órgano.
Además, la detección temprana del cáncer en el tracto digestivo se asocia a tasas de supervivencia mucho más altas. Cuando el cáncer se diagnostica y trata en una etapa precoz las probabilidades de curación son mayores y el riesgo de que vuelva a desarrollarse (recurrencia) disminuye.
Por estas razones, es fundamental fomentar la concienciación sobre los signos y síntomas del cáncer digestivo y promover la realización de cribados regulares en poblaciones de riesgo: antecedentes familiares de cáncer digestivo o con condiciones predisponentes, como el esófago de Barrett o la enfermedad inflamatoria intestinal.

Doctor, vayamos por partes. ¿Cuáles son los métodos de diagnóstico precoz en el cáncer epidermoide de esófago?
El cáncer epidermoide de esófago es una forma de cáncer que se origina en las células que recubren la capa interna del esófago. La capa más interna del esófago tiene un tipo de recubrimiento especial que llamamos epitelio escamoso.
Este epitelio escamoso es como la piel, con varias capas de células planas, pero sin que tenga queratina en su superficie (la capa proteica que la protege y la hace más resistente e impermeable).
Para diagnosticarlo de manera precoz, la endoscopia es el método de elección porque permite detectar lesiones mínimas que no serían visibles con métodos de imagen convencionales como la radiografía o la tomografía computarizada.
La mejor forma de ver estas lesiones, muy sutiles en su mayoría, es empleando técnicas de cromoendoscopia y magnificación.
Los tumores precoces se ven más oscuros que la mucosa sana con NBI (imagen de banda estrecha para visualizar en detalle la superficie mucosa y su patrón vascular) o BLI (luz azul verdosa). Cuando se usa disolución de Lugol como colorante las lesiones se ven amarillentas o rosadas.

Además, con magnificación, y viendo el dibujo de sus vasos superficiales, podemos predecir hasta dónde ha llegado la tumoración en las capas de la pared y dirigir al paciente hacia un tratamiento endoscópico con intención curativa… o a cirugía si vemos que el patrón es muy sugestivo de invasión profunda.
La identificación temprana de estas lesiones permite intervenir antes de que el cáncer haya invadido profundamente la pared esofágica o se haya diseminado a otros órganos.
Esta detección temprana es fundamental porque, en sus etapas iniciales, el cáncer epidermoide de esófago puede ser tratado eficazmente con técnicas endoscópicas, como la resección mucosa o la disección submucosa, evitando la necesidad de cirugías más invasivas y preservando la integridad del esófago.
En el esófago, además, evitar una cirugía es fundamental dado que las intervenciones quirúrgicas en esta zona suelen ser muy complejas y, con frecuencia, dan lugar a muchas complicaciones postoperatorias.
Por supuesto, la detección precoz tiene un impacto significativo en el pronóstico del paciente.
Los cánceres esofágicos en etapas avanzadas tienen un pronóstico pobre debido a la dificultad de tratamiento y la alta probabilidad de diseminación metastásica. Sin embargo, cuando se detectan en etapas tempranas, las tasas de supervivencia a largo plazo mejoran considerablemente.
Es fundamental destacar que las personas con factores de riesgo, como el tabaquismo, antecedentes de tumores en la cabeza y el cuello, consumo excesivo de alcohol, o lesiones en el esófago, incluso si son antiguas y resultaron de la ingesta de ácidos o sustancias alcalinas (cáusticos), deben someterse a exámenes endoscópicos regulares.
Estos exámenes son cruciales para la detección temprana y el tratamiento oportuno del cáncer, lo que puede mejorar significativamente el pronóstico y la calidad de vida del paciente.

Doctor, ¿cómo se diagnostica precozmente el adenocarcinoma de Barrett?
El adenocarcinoma sobre Barrett es un tipo de cáncer que se desarrolla en el esófago de Barrett.
Cuando hablamos del reflujo gastroesofágico, comentamos que el Barrett es una condición en la cual el revestimiento normal del esófago es reemplazado por un tipo de tejido similar al del intestino debido al daño crónico por reflujo ácido.
Esta metaplasia intestinal aumenta el riesgo de desarrollar adenocarcinoma, un cáncer que surge de las células glandulares presentes en el tejido de la mucosa de Barrett.
Para el diagnóstico precoz del adenocarcinoma sobre Barrett, la vigilancia endoscópica regular es esencial. L@s pacientes con esófago de Barrett deben someterse a endoscopias de revisión, durante las cuales se toman biopsias de forma muy protocolizada.
Pero lo más importante es dedicar tiempo a mirar muy bien, con un endoscopio de alta definición, todo el segmento de esófago afectado: la probabilidad de que haya displasia sobre el Barrett (que luego puede degenerar en un cáncer) depende de lo largo que sea. A mayor longitud, mayor probabilidad de displasia.
Identificar y tratar la displasia en sus primeras etapas es clave para evitar el desarrollo de un cáncer invasivo.
El endoscopista debe fijarse en irregularidades o cambios de color. Sobre esos, se enfocará detalladamente buscando irregularidades en las glándulas que forman el Barrett y en sus vasos. Cuanto más irregulares ambos, más probablemente estaremos viendo una lesión precoz.
Además, podemos usar técnicas de cromoendoscopia y magnificación para visualizar mejor esas áreas sugestivas de displasia.

La detección precoz mediante endoscopia tiene múltiples beneficios. En primer lugar, permite intervenir antes de que el cáncer se encuentre en un estadio más avanzado.
En las etapas iniciales, el adenocarcinoma puede tratarse de manera efectiva con procedimientos endoscópicos como la resección mucosa o la disección submucosa, que eliminan el tejido displásico o el cáncer precoz sin necesidad de cirugía mayor.
De nuevo, evitar cirugías en el esófago es muy importante, debido a las complicaciones graves que puede inducir.
Como con cualquier otro cáncer precoz en el tubo digestivo, el tratamiento endoscópico mínimamente invasivo tiene excelentes tasas de supervivencia y mejora la calidad de vida de los pacientes con esófago de Barrett.

Doctor Marín Gabriel, en el anterior videoblog hablamos del cáncer de estómago, ¿pero cómo es su diagnóstico precoz?
El cáncer gástrico precoz se caracteriza por estar limitado a sus capas de mucosa y submucosa, independientemente de si hay o no diseminación a ganglios linfáticos. El estómago es, de hecho, el origen del concepto de cáncer precoz.
Por supuesto, la endoscopia es la herramienta principal para identificar el cáncer gástrico precoz.
En países como Japón, que tiene una alta incidencia de cáncer gástrico, y donde el cribado endoscópico es una práctica común, se ha logrado detectar una alta proporción de cánceres gástricos en etapas precoces, lo que ha llevado a una mejora notable en las tasas de supervivencia.
En nuestro medio europeo no se realiza cribado de cáncer gástrico en la población dado que somos un país de baja incidencia en cáncer gástrico, si nos comparamos con otros países del mundo.
La imagen endoscópica del cáncer precoz es la de una lesión en la mucosa del estómago de forma irregular y de coloración distinta al del resto de la mucosa sana.
Para estudiar detalladamente estos tumores conviene emplear endoscopios de magnificación y cromoendoscopia.

Se presentan como una irregularidad en los vasos y en las glándulas de superficie en el interior de lo que llamamos un área demarcada (una zona bien delimitada que es diferente al resto de la mucosa que la rodea).
El diagnóstico precoz del cáncer gástrico ofrece varias ventajas.
En primer lugar, permite el uso de tratamientos endoscópicos como la resección mucosa y la disección submucosa, que pueden extirpar el tumor sin la necesidad de una gastrectomía, es decir, sin la extirpación de parte o de todo el estómago.
Esto preserva la función gástrica y mejora la calidad de vida del paciente.
Además, el cáncer gástrico en etapas tempranas tiene una probabilidad significativamente menor de haber metastatizado a los ganglios linfáticos, lo que hace que los tratamientos locales sean más efectivos y aumente la posibilidad de una cura completa.
En resumen, la endoscopia es una herramienta esencial en la lucha contra el cáncer gástrico precoz, permitiendo una detección temprana y un tratamiento oportuno.

Doctor, ¿es posible realizar un diagnóstico precoz el cáncer en el intestino delgado con endoscopia?
Los tumores del intestino delgado son muy, pero que muy infrecuentes. Los más habituales son los adenomas duodenales. Se encuentran en la zona que vemos durante una gastroscopia al pasar el anillo del píloro, en la primera parte del intestino delgado.
Por lo general encontramos estas lesiones durante gastroscopias que se solicitan por otro motivo. Suele ser por puro azar. Como son infrecuentes, en la población general no se hace un cribado específico de estas lesiones.
Los adenomas duodenales esporádicos, que se dan en personas sin antecedentes de poliposis adenomatosa familiar, suelen ser lesiones únicas y de curso habitualmente muy benigno.
Sin embargo, no es raro que puedan llegar a tener un tamaño importante, de más de 2 cm, y que supongan un desafío para el endoscopista.
Además, asientan en una zona del intestino donde las capas de este parte del tubo digestivo son muy delgadas y es más probable que haya complicaciones tras el procedimiento, como el sangrado y la perforación.
Y, por si fuera poco, las úlceras que dejamos en la mucosa al resecarlo, quedan expuestas al jugo biliopancreático que sale muy cerca, de la papila duodenal. Esto incrementa las posibilidades de complicaciones en la endoscopia.

La alternativa quirúrgica suele ser muy compleja y se tiende a preferir el tratamiento endoscópico, mínimamente invasivo.
En pacientes con poliposis adenomatosa familiar o en las asociadas al gen MUTYH, la probabilidad de aparición de adenomas duodenales sí que está muy aumentada. Además, suelen salir muchas lesiones y son pacientes que requieren una vigilancia muy estrecha con gastroscopias de vigilancia.
Finalmente, hay enfermedades hereditarias que pueden desarrollar pólipos en el resto del intestino delgado y vigilar esas áreas requiere otro tipo de procedimientos para ver tramos más largos del intestino delgado, como la ERM (entero resonancia magnética), la enteroscopia o la capsuloscopia.
Estos procedimientos nos ayudan a vigilar los casos de síndrome de Lynch que tienen antecedentes familiares de tumores del intestino delgado o el síndrome de Peutz-Jeghers, en el que los pacientes desarrollan pólipos en tramos distantes del intestino delgado.

Doctor Marín, ¿y cómo descubre el endoscopista los cánceres colorrectales más precoces?
No hay una definición unánime para el cáncer colorrectal precoz, pero se tiende a emplear el concepto de invasión no más allá de la submucosa profunda del colon o del recto y que no ha invadido los ganglios linfáticos ni otros órganos.
Este tipo de cáncer se encuentra también en una fase temprana, lo que permite que las opciones de tratamiento sean menos invasivas y más efectivas.
La colonoscopia es el método más eficaz para diagnosticar el cáncer colorrectal precoz, ya que permite la visualización directa del interior del colon y el recto, así como la posibilidad de extirpar pólipos y cánceres precoces durante el mismo procedimiento.
En el colon, estos tumores malignos precoces pueden presentarse como pólipos planos o pediculados. Como vimos en un videoblog previo, el tamaño y la forma de las lesiones del colon nos ayudan a predecir su probabilidad de invasión en profundidad.
En los casos más dudosos, en los que es más difícil predecir si podemos curar la lesión del paciente con endoscopia o no, usamos también endoscopios de magnificación y técnicas de cromoendoscopia convencional como el violeta de genciana.
Esta tinción nos permite ver muy bien si las glándulas están gravemente distorsionadas, lo que sugiere que el tumor ha dañado mucho la submucosa superficial y, probablemente, ya no sea una lesión precoz.
La detección precoz del cáncer colorrectal es de vital importancia porque las tasas de supervivencia son mucho más altas cuando el cáncer se trata en sus etapas iniciales.
Por supuesto, la colonoscopia regular es especialmente importante para las personas con factores de riesgo, como haber tenido previamente adenomas múltiples y grandes en el colon, los antecedentes familiares múltiples de cáncer colorrectal o enfermedades inflamatorias intestinales crónicas como la enfermedad de Crohn y la colitis ulcerosa.
La realización de cribados regulares permite identificar y tratar el cáncer antes de que se vuelva invasivo, mejorando significativamente las posibilidades de curación y reduciendo la necesidad de tratamientos más agresivos.

Doctor, durante toda la entrevista usted ha puesto el foco en la resección mucosa y la disección submucosa, ¿cómo benefician a l@s pacientes estas dos técnicas endoscópicas?
La resección mucosa endoscópica (EMR, por sus siglas en inglés) y la disección submucosa endoscópica (ESD, por sus siglas en inglés) son técnicas avanzadas utilizadas para tratar cánceres precoces del tracto digestivo sin la necesidad de realizar cirugías más invasivas.
La EMR es un procedimiento en el cual se utiliza un endoscopio para extirpar lesiones cancerosas superficiales que están confinadas a la mucosa del tracto digestivo. En el caso de lesiones menores a 2 cm suele lograrse su extirpación en bloque.
Si son de mayor tamaño, se consiguen resecar en varios fragmentos.
Por otro lado, la DSE es una técnica más avanzada que permite la extirpación en bloque de lesiones más grandes, limitadas a la mucosa y submucosa, en un solo fragmento, independientemente de su tamaño.
La DSE implica la disección precisa de la submucosa bajo la lesión, es como una microcirugía por endoscopia, que permite una extirpación completa del tumor en una sola pieza.
Esto permite un análisis histológico adecuado y asegurar que no queden células cancerosas en el sitio de la lesión.
La DSE es técnicamente más compleja porque requiere un mayor nivel de habilidad y necesita de un largo tiempo de aprendizaje por parte del endoscopista.
Aunque ofrece la ventaja de reducir las recurrencias (reaparición de la lesión en la misma zona) no hay aún estudios que hayan demostrado mejoría en la supervivencia, menores complicaciones o mejor calidad de vida, en comparación con la RME que, técnicamente es más sencilla de realizar.
En el colon, además, la DSE suele ser un procedimiento de significativa mayor duración y está gravado con un porcentaje algo mayor de perforaciones, aunque la mayoría son milimétricas y pueden tratarse durante el mismo procedimiento endoscópicamente, cerrándolas con clips (una especie de grapas diminutas que se colocan a través del endoscopio), en algunos casos pueden precisar de cirugía.
Cuando optamos por la DSE en el colon, seleccionamos mucho el tipo de lesiones que se pueden beneficiar, dado que conlleva un pequeño aumento del riesgo de complicaciones para los pacientes.
Solemos realizar esta técnica en lesiones donde el límite con la necesidad de una cirugía esté acorde con lo que más beneficia a un paciente y siempre con la intención de evitar una intervención quirúrgica que sería la alternativa tradicional.
En todo caso, estas técnicas benefician enormemente a los pacientes porque son menos invasivas, tienen tiempos de recuperación más cortos y reducen las complicaciones asociadas con las cirugías tradicionales.
Además, al preservar la integridad del órgano afectado, mejoran la calidad de vida postoperatoria del paciente.

La RME y la DSE son especialmente valiosas porque permiten la curación completa del cáncer en etapas tempranas, cuando la probabilidad de metástasis linfáticas es baja.
Esto significa que los pacientes pueden evitar cirugías más agresivas y los riesgos asociados con la extirpación parcial o total del órgano afectado.
¿Y cuáles son los factores de riesgo comunes para estos cánceres precoces del tracto digestivo?
Los factores de riesgo comunes para los cánceres del tracto digestivo incluyen una combinación de factores genéticos, ambientales y de estilo de vida.
El tabaquismo es uno de los principales factores de riesgo, ya que las sustancias químicas en el tabaco pueden dañar el revestimiento del tracto digestivo y aumentar el riesgo de cáncer, tanto en el esófago como en el estómago o el colon.
El consumo excesivo de alcohol también está asociado con un mayor riesgo de cáncer de esófago, gástrico y colorrectal.
Asimismo, ciertas infecciones crónicas, como la que provoca la bacteria Helicobacter pylori en el estómago, están vinculadas con un mayor riesgo de cáncer gástrico debido a la inflamación y el daño celular que pueden causar.
La obesidad es otro factor de riesgo significativo, especialmente para el cáncer colorrectal. El exceso de grasa corporal puede alterar los niveles hormonales y favorecer la inflamación crónica, lo que puede promover el desarrollo de células cancerosas.
Una dieta rica en carnes rojas y procesadas (salchichas, bacon, embutidos, etc.) también parece estar asociada con un mayor riesgo de cáncer colorrectal. Esta relación entre dieta y cáncer es más importante con las carnes procesadas.
En términos de factores genéticos, tener antecedentes familiares de cáncer digestivo aumenta el riesgo individual.
Condiciones hereditarias como el síndrome de Lynch y la poliposis adenomatosa familiar (FAP) están asociadas con un riesgo significativamente mayor de desarrollar cáncer colorrectal a edades tempranas.
En general, comprender y gestionar estos factores de riesgo a través de cambios en el estilo de vida, vigilancia médica y cribados regulares es esencial para la prevención y detección temprana de los cánceres del tracto digestivo.
Doctor, una última pregunta: ¿Qué recomendaciones puede dar a l@s pacientes sobre la detección precoz de estos cánceres del tubo digestivo?
Para la prevención y detección precoz de los cánceres del tracto digestivo es fundamental adoptar un enfoque que incluya cambios en el estilo de vida, cribados periódicos y vigilancia médica.
En primer lugar, llevar una dieta saludable y equilibrada puede reducir significativamente el riesgo de cáncer digestivo. Se recomienda una dieta rica en frutas, verduras y fibra… y baja en carnes procesadas.
Además, evitar el tabaquismo y el consumo de alcohol es crucial para la prevención de estos cánceres. El tabaco y el alcohol contienen sustancias químicas que pueden dañar el ADN y promover el desarrollo de células cancerosas.
Mantener un peso saludable a través de una dieta equilibrada y ejercicio regular también es importante, ya que la obesidad está relacionada con un mayor riesgo de varios tipos de cáncer digestivo, incluyendo el cáncer colorrectal.
En cuanto al cribado, en nuestro país está establecido el de cáncer colorrectal. En personas de más de 50 años, sin ningún otro riesgo, está recomendada la realización de la prueba de sangre oculta en heces.
Por lo que respecta a la vigilancia en personas con lesiones predisponentes, si hay antecedentes familiares de cáncer digestivo, esófago de Barrett, enfermedad inflamatoria intestinal o lesiones precursoras gástricas deben seguir las recomendaciones de su médico para la vigilancia regular.
Consultar a un especialista en gastroenterología y seguir sus consejos sobre el manejo de factores de riesgo y la realización de pruebas de detección es crucial para la prevención y detección temprana de estos cánceres.
En conjunto, estas estrategias pueden mejorar significativamente la detección precoz y el tratamiento de los cánceres del tracto digestivo, reduciendo la morbilidad y mejorando la supervivencia a largo plazo.
En el próximo videoblog de Aparato Digestivo viajaremos al interior del tubo digestivo de las manos expertas del Dr. José Carlos Marín Gabriel, quien nos mostrará mediante un endoscopio todas las porciones del tracto digestivo, los puntos de conexión entre ellas, sus características principales y las lesiones más frecuentes.